 Il 30 settembre scorso è stato segnalato il primo caso di febbre di Ebola al di fuori del continente africano, in un paziente ricoverato al Texas Health Presbyterian Hospital di Dallas. Il paziente aveva viaggiato dalla Liberia allo scopo di visitare parenti residenti negli Stati Uniti. La notizia è certamente allarmante, ma in fondo non inattesa.
Il 30 settembre scorso è stato segnalato il primo caso di febbre di Ebola al di fuori del continente africano, in un paziente ricoverato al Texas Health Presbyterian Hospital di Dallas. Il paziente aveva viaggiato dalla Liberia allo scopo di visitare parenti residenti negli Stati Uniti. La notizia è certamente allarmante, ma in fondo non inattesa.
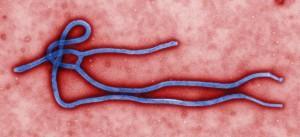
Il virus di Ebola era stato isolato e riconosciuto fin dal 1976. E’ agente di una febbre emorragica con letalità molto elevata (nei primi episodi di epidemia prossima al 100%) ed infetta molti mammiferi selvatici, dai quali viene occasionalmente trasmesso all’uomo. Il contagio avviene attraverso il sangue infetto; e poiché il malato soffre di emorragie esterne anche copiose (ad es congiuntivali) la dispersione del virus nell’ambiente in occasione delle epidemie è significativa. Il contagio attraverso il sangue è in genere molto inefficiente dal punto di vista dell’ecologia virale; questo fatto, associato al decorso acuto e fatale della malattia e al breve periodo di incubazione aveva fino ad oggi circoscritto i focolai epidemici, impedendone l’allargamento anche locale. E’ verosimile che ogni singolo episodio epidemico consegua ad un evento di trasmissione da un animale infetto ad un individuo, ad esempio nel corso della macellazione di animali uccisi in battute di caccia; l’epidemia si estende a coloro che assistono il malato o i malati, ma non a distanza perché le persone contagiate stanno troppo male e sopravvivono troppo poco per allontanarsi significativamente dal focolaio dell’epidemia.
Oggi la malattia di Ebola riesce a causare epidemie su scala nazionale e forse globale; è possibile che mutazioni spontanee del virus ne abbiano ridotto la virulenza allungando il decorso della malattia ed il periodo di incubazione: questo aprirebbe una finestra temporale nella quale il paziente, già contagiato ma non ancora sintomatico, è capace di muoversi e di trasportare il virus a distanza dal sito del contagio. Inoltre l’enorme miglioramento del sistema dei trasporti avvicina tra loro continenti che prima erano lontanissimi e consente al paziente di spostarsi su distanze molto grandi durante il periodo di incubazione. Il virus Ebola non sarà mai capace di pandemie mondiali come l’influenza, che essendo trasmessa per via respiratoria è infinitamente più contagiosa, o l’AIDS, che causando una malattia cronica rende contagioso il malato per un tempo molto lungo; però è stato in grado di uscire dalle regioni nelle quali ha avuto origine e dove in precedenza era rimasto confinato e quindi un rischio di epidemia, seppure su scala ridotta, esiste. Nessuna epidemia è mai stata efficacemente circoscrivibile, né in passato, né adesso perché le misure di quarantena necessarie per impedirne la diffusione sono eticamente inaccettabili, non hanno completa efficacia e sono eludibili.
I virus sono parassiti che si annidano all’interno delle nostre cellule e ne utilizzano i componenti biologici; per questo i farmaci antivirali efficaci sono pochi. La nostra migliore difesa sta nei vaccini. Un vaccino ricombinante, artificiale e apparentemente sicuro contro il virus Ebola è in corso di studio. Il vaccino è stato sviluppato grazie da un gruppo di ricercatori italiani guidati dal prof. Riccardo Cortese della compagnia Okairos, nata dalla ristrutturazione dell’IRBM di Pomezia in collaborazione con il consorzio pubblico CEINGE di Napoli, e acquistata recentemente dalla multinazionale inglese GSK.
Il virus Ebola è una minaccia importante alla salute pubblica in Africa e probabilmente in tutto il pianeta, come lo sono state in passato il vaiolo, la poliomielite, la difterite o la peste. Se è facile dimenticare le malattie che oggi non esistono più perché sono state debellate con i vaccini o con gli antibiotici è però importante valutare l’importanza della ricerca pubblica e privata nei confronti delle malattie che ancora esistono, perché il vaccino contro Ebola ci serve adesso. E poiché i virus evolvono altri vaccini ci serviranno per i virus che compariranno in futuro.
Articolo Precedente
Aids, ritorna sieropositivo il bambino in cui le tracce del virus sembravano scomparse

Articolo Successivo
Ebola, l’Oms sceglie un vaccino italiano per contrastare il virus






