Vaccino AstraZeneca, lo studio austriaco su una donna 51enne. Ecco come si è innescata l’embolia polmonare
“L’attivazione del sistema di coagulazione che produce trombosi nel contesto di trombocitopenia e ipofibrinogenemia, come è avvenuto nel nostro paziente, è simile alla trombocitopenia indotta da eparina e a quella osservata nei pazienti Covid in condizioni critiche”. È questa la conclusione a cui sono giunti i medici dell’ospedale universitario di Graz, in Austria, che hanno studiato il caso di una donna di 51 anni con embolia polmonare e trombocitopenia dopo aver ricevuto una dose del vaccino anti-Covid di AstraZeneca.
Il loro studio, pubblicato su The Lancet, conferma quanto già emerso dalle ricerche dell’università di Greifswald pubblicate sul The New England journal of medicine: i ricercatori tedeschi hanno concluso che la somministrazione del vaccino a vettore virale Astrazeneca “può provocare il raro sviluppo di trombocitopenia trombotica immunitaria mediata da anticorpi attivatori delle piastrine contro PF4, che imita clinicamente la trombocitopenia autoimmune indotta da eparina”. Con questo studio però si può vedere cosa è successo nel polmone.
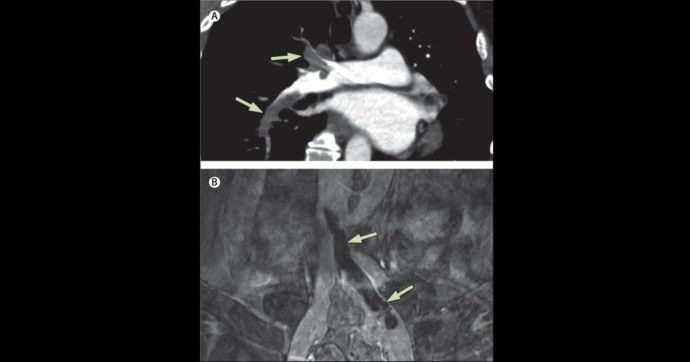
“Una donna di 51 anni è arrivata al nostro pronto soccorso con una storia di tre giorni di difficoltà respiratorie, affaticamento e tosse“, raccontano i medici austriaci. La paziente undici giorni prima aveva ricevuto la vaccinazione con AstraZeneca e al momento del ricovero è risultata negativa a un tampone nasofaringeo. Le indagini di laboratorio hanno invece evidenziato una grave trombocitopenia. “L’angiografia polmonare – prosegue lo studio – ha mostrato un’embolia polmonare centrale senza disfunzione ventricolare destra. La venografia a risonanza magnetica ha mostrato la formazione di trombi venosi nella vena iliaca interna sinistra, inclusa la vena iliaca comune, con estensione nella vena cava inferiore”.
Alla paziente è stata somministrata eparina a basso peso molecolare, aumentando man mano la dose terapeutica. Inoltre è stata tratta empiricamente con 40 mg di desametasone (un farmaco corticosteroide) per via orale: “Abbiamo ipotizzato che un processo autoimmune fosse responsabile della rapida riduzione delle piastrine. Sono state escluse altre cause di trombocitopenia”, spiegano i medici dell’università di Graz. Oltre alla bassa concentrazione piastrinica, si legge, “la miscelazione del plasma del paziente in un rapporto 1:1 con plasma umano standard ha mostrato una carenza di fibrinogeno e fattore XIII“.
“Il giorno 5 – prosegue lo studio – la paziente ha sviluppato dolore nella regione lombare sinistra e nel gluteo sinistro. La venografia ha mostrato un aumento del trombo nella vena cava inferiore”. La dose di eparina è stata ancora aumentata e il giorno successivo il dolore si era ridotto. “Nei 7 giorni successivi, la conta piastrinica e l’attività del fattore XIII sono aumentate; Anche i livelli di fibrinogeno hanno iniziato ad aumentare“. All’undicesimo giorno di ricovero “la terapia anticoagulante è stata spostata da eparina a basso peso molecolare a dabigatran 150 mg per via orale due volte al giorno e il giorno 15 la paziente stava bene e ha avuto il permesso di tornare a casa”.

